Боль не равна степени повреждения: это ощущение, которое мозг собирает из сигналов от тканей, спинного мозга, памяти, эмоций и контекста безопасности. Поэтому лечить боль важно не только "обезболить", но и убрать причины и усилители. Если действовать правильно, снижается риск хронизации и повторов, а восстановление идёт быстрее.
Что важно знать о боли сразу
- Если боль резко усилилась, появилась слабость, онемение, нарушение речи, дыхания, зрения или контроля мочеиспускания, то это повод для срочной медицинской помощи, а не для экспериментов с таблетками.
- Если "по снимку всё нормально", но болит, то это не значит "выдумываете" - боль может поддерживаться нервной системой и стрессом.
- Если боль длится неделями, то цель - не только снять симптом, но и снизить сенситизацию: сон, нагрузка, психоэмоциональные факторы, движение.
- Если вы ищете лечение боли, то начинайте с оценки опасных признаков и функции (что именно ограничено), а не с выбора "самого сильного" обезболивающего.
- Если обезболивающие помогают лишь кратко или приходится повышать дозы, то нужен пересмотр диагноза и плана, а не бесконечная смена препаратов.
Нейробиология боли: как мозг формирует ощущение
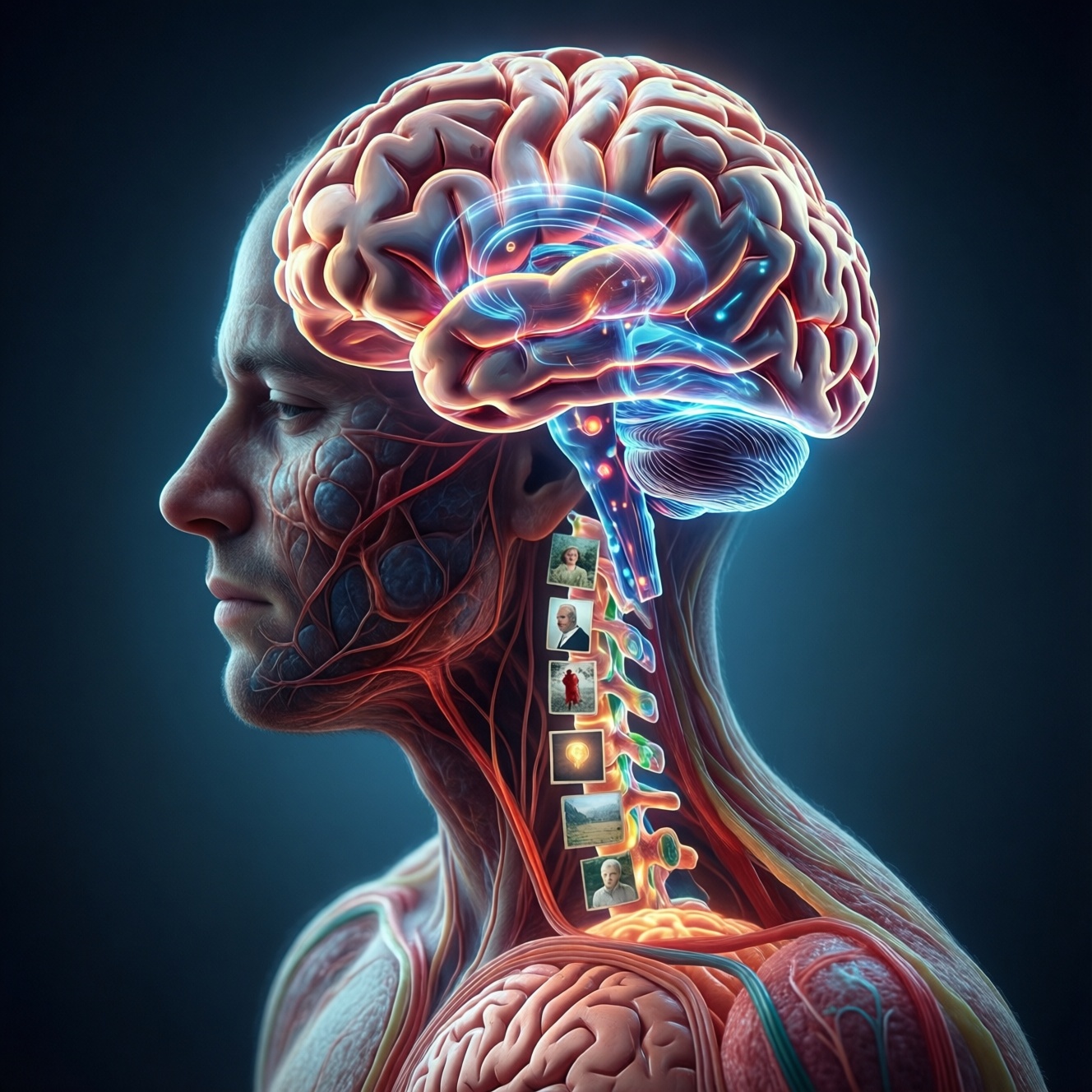
Боль - это не "провод от места травмы до мозга", а результат работы защитной системы. Мозг оценивает входящие сигналы (например, от воспаления, растяжения, ишемии), сравнивает их с опытом и текущей обстановкой и формирует ощущение, которое должно заставить вас изменить поведение: прекратить нагрузку, защитить ткань, обратиться за помощью.
Поэтому интенсивность боли может не совпадать с объёмом повреждения. Небольшая травма иногда болит сильно (высокая настороженность системы), а серьёзная - умеренно (другие сигналы и контекст, например шок). Боль бывает острой (сигнал опасности "здесь и сейчас") и хронической, когда сама нервная система начинает поддерживать симптом даже после заживления тканей.
Практический вывод. Если вы пытаетесь "перетерпеть" и игнорируете боль, то мозг может закрепить защитный паттерн (избегание движений, напряжение мышц), и восстановление затянется. Если вы лечите только симптом без плана реабилитации, то повышается риск возврата боли.
Рецепторы и пути: от повреждения ткани до спинного мозга
Сигнал начинается на периферии и проходит несколько уровней "фильтрации". Важно, что фильтры могут как усиливать, так и ослаблять поток импульсов - поэтому два человека с похожей травмой ощущают по-разному.
- Ноцицепторы в тканях. Если есть механическое повреждение, воспаление или перегрузка, то рецепторы повышают чувствительность и сигнализируют о потенциальном вреде.
- Периферическая сенситизация. Если воспаление сохраняется, то порог снижается: обычное движение начинает восприниматься как болезненное.
- Проведение по нервным волокнам. Если вовлечён нерв (компрессия/раздражение), то появляются "стреляющие", жгучие ощущения, покалывания.
- Спинной мозг как "пульт громкости". Если входящих сигналов много или они длительные, то спинной мозг усиливает ответ и начинает пропускать больше импульсов наверх.
- Восходящие пути и корковые сети. Если мозг интерпретирует ситуацию как небезопасную, то боль становится более заметной, "включается" раньше и держится дольше.
- Нисходящее торможение. Если сон нарушен, вы истощены или тревожны, то естественные тормозные системы работают хуже, и боль ощущается сильнее.
Рекомендация к действию. Если боль "не похожа на мышечную" (жжение, ток, онемение, прострел по дерматому), то фиксируйте неврологические симптомы и планируйте невролог консультация боль - это ускоряет правильную тактику.
Центральная сенситизация и нейропластичность: почему боль становится хронической

Когда боль длится долго, нервная система учится реагировать быстрее и сильнее. Это полезно при реальной угрозе, но вредно, когда ткани уже восстановились: боль становится "привычной программой", а не точным индикатором повреждения.
- После острой травмы "всё зажило, но болит". Если вы избегали движений и держали участок в постоянном напряжении, то мозг связывает движение с опасностью - боль всплывает при нагрузке даже без новых повреждений.
- Боль в спине с циклом обострений. Если каждый эпизод лечить только покоем и таблетками, то снижается толерантность к нагрузке и растёт настороженность системы.
- Головные боли при переутомлении и тревоге. Если сон и стресс не корректируются, то порог боли снижается, и "триггеры" становятся мелкими.
- Нейропатический компонент. Если был длительный контакт нерва с раздражителем, то формируются устойчивые жгучие/стреляющие ощущения.
- Боль + бессонница. Если вы плохо спите, то торможение боли ухудшается и круг замыкается: боль мешает сну, сон усиливает боль.
Если..., то... Если боль держится > нескольких недель и появляется избегание движений, то добавляйте постепенную дозированную активность и обучение (что безопасно), иначе нейропластичность закрепит симптом.
Психоэмоциональные факторы: внимание, страх и контекст
Эмоции и внимание не "выдумывают" боль, а меняют настройки системы угрозы. Мозг учитывает контекст: безопасность, контроль, предсказуемость, прошлые эпизоды. Это объясняет, почему в отпуске иногда легче, а в стрессе - хуже.
Когда психоэмоциональные факторы помогают восстановлению
- Если вы понимаете механизм боли и видите план, то тревога снижается, а нисходящее торможение работает лучше.
- Если вы возвращаете движение маленькими шагами, то мозг получает "доказательства безопасности", и боль постепенно теряет значимость.
- Если вы улучшаете сон и ритм нагрузки/отдыха, то чувствительность снижается без увеличения лекарств.
Где ограничения и типичные ловушки

- Если боль используется как единственный ориентир ("болит - значит вредно"), то возникает избегание движений и декондиционирование.
- Если вы постоянно мониторите ощущения и гуглите худшие сценарии, то внимание усиливает симптом и повышает частоту "тревожных проверок".
- Если вы пытаетесь "перебить" стресс только препаратами, то эффект часто краткосрочный, а первичные усилители остаются.
Мини-сценарии применения (concept-to-practice).
- Если после МРТ написали "протрузии", и вы перестали наклоняться, то начните с безопасных диапазонов движения и силовой выносливости: цель - вернуть уверенность, а не найти "идеальный укол".
- Если вы просыпаетесь от боли и тревоги, то сначала стабилизируйте сон (режим, свет, кофеин, расслабление), иначе медикаменты будут "догонять" причину.
Клиническая оценка боли: алгоритмы и инструментальные подходы
Оценка боли - это сочетание клинического мышления и измеримых критериев. Инструменты (анализы, УЗИ, МРТ) полезны, но не заменяют осмотр и проверку функций.
- Ошибка: лечить снимок. Если находка не совпадает с симптомами и тестами, то приоритет - клиника (распределение боли, провокации, неврологический статус).
- Ошибка: пропуск "красных флагов". Если есть прогрессирующая слабость, онемение "седлом", лихорадка, внезапная сильнейшая головная боль, то нужна не домашняя схема, а срочная оценка.
- Ошибка: путать ноцицептивную и нейропатическую боль. Если жжение/прострел/онемение доминируют, то обсуждайте нейропатический компонент и тактику с врачом.
- Миф: "сильная боль = сильное повреждение". Если боль сильная, а объективных признаков угрозы нет, то ищите усилители (сон, стресс, сенситизация, дефицит движения) и корректируйте план.
- Ошибка: оценивать только по шкале 0-10. Если боль мешает функциям (ходьба, сон, работа), то фиксируйте функциональные метрики и динамику, а не только цифру.
Если вы на этапе "сильная боль что делать", то базовый алгоритм: 1) исключить опасные признаки, 2) определить тип боли, 3) выбрать краткосрочное облегчение + план восстановления, 4) поставить контрольную точку (когда нужен врач).
Лечебные стратегии: от фармакологии до немедикаментозных методов
Правильное лечение боли обычно комбинированное: кратко снизить симптом, параллельно воздействуя на причину и на "усилители" нервной системы. Выбор зависит от типа боли, рисков и сопутствующих болезней.
Рекомендации в формате "если..., то..."
- Если боль острая после перегрузки без неврологических симптомов, то используйте щадящую активность, локальные меры (тепло/холод по переносимости) и краткий курс средств, согласованных с врачом/инструкцией; не уходите в полный покой на длительный срок.
- Если есть признаки воспаления/травмы и боль мешает двигаться, то задача обезболивания - вернуть функцию (сон, ходьбу, ЛФК), а не "обнулить ощущения" любой ценой.
- Если подозреваете нейропатическую боль (жжение, прострел, онемение), то не делайте ставку только на обычные анальгетики: нужна оценка причины (нерв/корешок) и подбор терапии у специалиста.
- Если вы хотите "обезболивающие препараты купить" без диагностики, то остановитесь: при неправильном выборе можно пропустить опасное состояние или получить побочные эффекты; безопаснее сначала определить тип боли и противопоказания.
- Если боль повторяется или длится долго, то добавляйте немедикаментозные методы: дозированная силовая/аэробная нагрузка, обучение, работа со сном, стресс-менеджмент, физиотерапия по показаниям.
- Если улучшения нет в разумные сроки или симптомы нарастают, то врач по боли записаться - практичнее, чем менять схемы самостоятельно.
Мини-кейс (псевдокод принятия решений)
Если есть красные флаги → срочно в неотложку/стационар. Иначе если жжение/прострел/онемение/слабость → неврологический осмотр + уточнение источника. Иначе → краткосрочное обезболивание (по переносимости и противопоказаниям) + раннее движение + план ЛФК. Через 7-14 дней: если функция улучшается → продолжаем прогрессию нагрузки; если стагнация/ухудшение → пересмотр диагноза, дообследование, корректировка терапии.
Практический шаг. Если вам нужна адресная тактика, то начинайте с маршрута: терапевт/семейный врач → при подозрении на нервный компонент - невролог консультация боль → при сложной хронической боли - специалист по боли и мультидисциплинарная программа.
Ответы на типичные сомнения пациентов и врачей
Почему боль может быть сильной при "нормальных анализах"?
Потому что интенсивность определяется не только тканями, но и сенситизацией спинного мозга и мозга, сном, тревогой и контекстом. Если объективной угрозы нет, фокус смещается на восстановление функции и снижение усилителей.
Можно ли терпеть боль, чтобы "не пить лишнего"?
Если боль мешает спать и двигаться, то терпение часто ухудшает восстановление. Лучше использовать безопасное краткосрочное облегчение и параллельно делать шаги к причине и реабилитации.
Когда при боли точно нужен врач, а не домашняя схема?
Если есть красные флаги (прогрессирующая слабость, нарушения чувствительности, высокая температура, внезапная необычная головная боль), то нужен срочный осмотр. Если боль затянулась или повторяется, то нужен план и контроль динамики.
Почему один и тот же препарат "вчера помог, а сегодня нет"?
Меняется доминирующий механизм: от периферического воспаления к сенситизации или нейропатическому компоненту. Если эффект падает, то это сигнал пересмотреть диагноз и стратегию, а не просто усиливать дозу.
Нужно ли делать МРТ при любой боли в спине?
Если нет красных флагов и неврологического дефицита, то обычно важнее осмотр и тесты функции. МРТ полезно, когда результат реально изменит тактику лечения.
Что делать, если обезболивающее противопоказано или плохо переносится?
Если есть риски для ЖКТ/почек/сердца или были реакции, то подбирают альтернативы и делают упор на немедикаментозные методы и локальные подходы. Решение лучше принимать с врачом с учётом сопутствующих заболеваний.
К кому идти: терапевт, невролог или врач по боли?
Если это первый эпизод без неврологических симптомов, начните с терапевта. Если есть прострелы, онемение, слабость - нужен невролог; при хронической сложной боли полезен врач по боли и мультидисциплинарный подход.