При неалкогольной жировой болезни печени (НАЖБП) ключевой рычаг - образ жизни: питание, движение, сон и контроль массы тела снижают накопление жира в печени и воспалительную нагрузку. Эта инструкция помогает безопасно оценить риск, настроить рацион и активность, отслеживать прогресс и вовремя понять, когда нужны анализы, врач и медикаменты.
Главные положения для немедленного применения

- Сфокусируйтесь на повторяемых привычках: что вы едите ежедневно, сколько ходите, как спите, а не на "детоксе" и добавках.
- Начните с оценки рисков и базовых анализов, чтобы не пропустить другой гепатит или выраженный фиброз.
- Самое сильное вмешательство - питание с дефицитом энергии и достаточным белком, плюс регулярная аэробная активность и силовые упражнения.
- Алкоголь, сладкие напитки, ультрапереработанные продукты и частые перекусы чаще мешают, чем отдельные "вредные" блюда.
- Отслеживайте не только вес, но и талию, самочувствие, переносимость нагрузок и динамику печёночных ферментов по назначению врача.
- Если есть диабет, выраженное ожирение, стойко повышенные ферменты или подозрение на фиброз - план должен вести специалист.
Патогенез НАЖБП: как ожирение и инсулинорезистентность повреждают печень
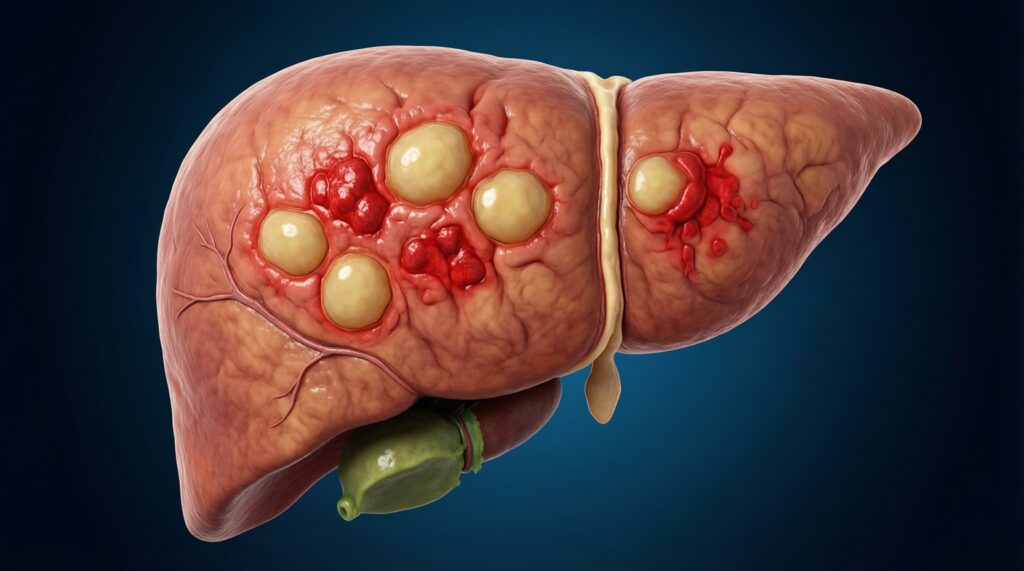
НАЖБП развивается, когда печень получает и синтезирует больше жира, чем успевает окислять и выводить. Инсулинорезистентность усиливает приток свободных жирных кислот из жировой ткани, повышает синтез триглицеридов и способствует воспалению. Со временем у части людей стеатоз может перейти в стеатогепатит и фиброз.
Кому подходит эта инструкция: взрослым с подозрением на жировой гепатоз печени (по УЗИ/анализам) и людям с метаболическими факторами риска, которые хотят понять, что меняет образ жизни.
Когда не стоит действовать самостоятельно: выраженная слабость, желтуха, потемнение мочи, кровоточивость, отёки, нарастающая боль в правом подреберье; беременность; активное употребление алкоголя; известные вирусные гепатиты; приём потенциально гепатотоксичных препаратов - в этих случаях приоритетом будет очная диагностика.
Оценка риска: кто в зоне повышенного риска и какие тесты назначать
Если вы ищете "жировой гепатоз печени симптомы и лечение", важно помнить: симптомы часто отсутствуют, а "тяжесть" в правом подреберье неспецифична. Ориентируйтесь на факторы риска и обследование.
Кто чаще попадает в группу повышенного риска
- Абдоминальное ожирение, быстрый набор веса или колебания веса.
- Преддиабет/диабет 2 типа, инсулинорезистентность.
- Повышенные триглицериды, низкий HDL, артериальная гипертензия.
- Синдром апноэ сна, малоподвижный образ жизни.
- Длительный приём некоторых лекарств (обсуждать с врачом), сочетание нескольких факторов риска.
Что понадобится для безопасного старта (инструменты и доступы)
- Терапевт/гастроэнтеролог (или гепатолог) для первичной оценки и назначения анализов.
- Базовые лабораторные тесты по назначению врача: АЛТ/АСТ, ГГТ, щелочная фосфатаза, билирубин, альбумин, общий анализ крови, глюкоза/HbA1c, липидный профиль; при необходимости - маркеры вирусных гепатитов и другие причины поражения печени.
- УЗИ печени как первичный метод визуализации; при подозрении на фиброз - неинвазивная оценка (по решению врача).
- Домашние измерения: вес, окружность талии, артериальное давление (если есть тонометр), шаги/минуты активности (телефон/часы).
- Дневник питания на 3-7 дней (удобно в приложении или заметках) для выявления "лишних" калорий и сахара.
Питание при НАЖБП: что сокращать и какие продукты вводить регулярно
"Неалкогольная жировая болезнь печени лечение" почти всегда начинается с питания: цель - устойчивый дефицит энергии, контроль сахара и качества жиров, достаточный белок и клетчатка. Перед изменениями учтите ограничения.
Риски и ограничения перед стартом (risk-aware)
- Не начинайте жёсткие "голодные" диеты и монопитание: они срывают соблюдение и могут ухудшать самочувствие.
- При диабете и приёме сахароснижающих препаратов согласуйте изменения рациона и активности с врачом, чтобы снизить риск гипогликемий.
- При заболеваниях ЖКТ (желчный пузырь, панкреатит, СРК) вводите клетчатку и бобовые постепенно, отслеживая переносимость.
- Если есть подозрение на РПП, депрессию, компульсивные переедания - лучше начинать с поддержкой специалиста (врач/психотерапевт/нутрициолог с мед. базой).
-
Уберите главные "ускорители" стеатоза: сладкие напитки и частые сладкие перекусы.
Начните с самого простого: исключите соки, сладкую газировку, энергетики, подслащённый чай/кофе. Сладости оставьте как редкую порцию после основной еды, а не "на бегу".- Замены: вода/минералка, несладкий чай, кофе без сиропов, кефир/йогурт без сахара.
- Если тянет на сладкое: добавьте белок к завтраку и обеду, чтобы стабилизировать аппетит.
-
Соберите тарелку по схеме: белок + овощи + цельный углевод + полезный жир.
Это упрощает дефицит калорий без постоянного подсчёта. Белок удерживает сытость, овощи дают объём и клетчатку, цельные углеводы - устойчивую энергию, жиры - вкус и насыщение.- Белок: рыба, птица, нежирное мясо, яйца, творог, бобовые.
- Овощи: 2-3 разных вида за приём (свежие/замороженные/запечённые).
- Углевод: гречка, овсянка, бурый рис, цельнозерновой хлеб, картофель запечённый.
- Жиры: оливковое/рапсовое масло, орехи, семена, авокадо (умеренно).
-
Сократите ультрапереработанные продукты и жарку во фритюре.
Колбасы, выпечка, снеки, фастфуд и "готовые соусы" часто дают избыток калорий, соли и неблагоприятных жиров. Перейдите на запекание, тушение, варку, гриль без панировки.- Практика: не держите дома "еда-на-автопилоте" (чипсы, печенье), держите "быструю пользу" (творог, яйца, заморозка овощей, рыба).
-
Настройте режим: 3-4 приёма пищи и планируемые перекусы только при необходимости.
Частые бессистемные перекусы повышают суммарную калорийность. Сначала стабилизируйте основные приёмы пищи, затем решайте, нужен ли перекус.- Рабочий перекус: йогурт без сахара, яблоко + горсть орехов, цельнозерновой хлебец + творог.
- Поздний голод: проверьте, хватает ли белка и объёма на ужин.
-
Составьте "диета при жировом гепатозе печени меню" на 2-3 дня и повторяйте, меняя гарниры.
Повторяемое меню снижает нагрузку выбора и повышает соблюдение. Сделайте заготовки: крупа на 2 дня, запечённая курица/рыба, контейнер овощей.- Пример дня: овсянка + творог/яйца; обед - курица/рыба + гречка + салат; ужин - овощи + бобовые/рыба; напитки - вода/несладкий чай.
- Покупки: 1-2 вида белка, 2 крупы, 5-7 овощей/фруктов, кисломолочные без сахара, масло/орехи.
Коротко про ожидания: если вы системно выстраиваете "как убрать жир в печени питание и упражнения", обычно сначала улучшается контроль аппетита и энергии, затем меняются окружность талии и лабораторные показатели (по назначению врача). Скорость индивидуальна и зависит от исходного риска и соблюдения.
Физическая активность и режим: типы нагрузок, частота и ожидаемый эффект
Движение повышает чувствительность к инсулину и помогает уменьшать висцеральный жир даже без идеального рациона. Базовая цель - больше общей активности в течение дня плюс структурированные тренировки, которые можно поддерживать месяцами.
Практическая схема на неделю
- Ежедневно: больше ходьбы (лестницы, короткие прогулки после еды, "добор шагов").
- 2-4 раза в неделю: аэробная нагрузка умеренной интенсивности (быстрая ходьба, велосипед, эллипс, плавание).
- 2 раза в неделю: силовые (дом/зал): базовые движения на крупные группы мышц, прогрессия очень постепенная.
- Сон и восстановление: стабильный график сна, ограничение поздних тяжёлых приёмов пищи, снижение стресса доступными методами (прогулки, дыхание, планирование).
Чек-лист проверки результата через 2-4 недели
- Вы двигаетесь почти каждый день, а не "компенсируете" раз в неделю.
- После еды появилась привычка к 10-20 минутам спокойной ходьбы (хотя бы 1 раз в день).
- Есть минимум 2 силовые сессии в неделю, которые не приводят к "разбитости" на 3 дня.
- Нагрузка ощущается выполнимой: вы можете говорить фразами, не задыхаясь (для умеренной аэробной).
- Боль в суставах/пояснице не нарастает; при боли вы адаптировали упражнения (замена, уменьшение амплитуды, консультация).
- Сон стал стабильнее или хотя бы не ухудшился.
- Общий уровень энергии днём не падает (если падает - проверьте питание, сон, перегруз).
- Уменьшились вечерние "заедания" или тяга к сладкому (часто признак улучшения режима и белка).
Целеполагание и мониторинг: метрики, сроки и критерии успешности
Мониторинг нужен, чтобы отличить работающую стратегию от "стараюсь, но не меняется". Выберите 3-5 метрик и фиксируйте их регулярно, не превращая процесс в самонаказание.
Что отслеживать
- Окружность талии (одинаковая точка измерения, 1 раз в неделю).
- Вес (если не триггерит РПП): 2-4 раза в неделю, смотрите среднее, а не ежедневные колебания.
- Активность: минуты тренировок/недельный объём или шаги.
- Питание: 1-2 контрольных параметра (сладкие напитки - 0; овощи - ежедневно; белок - в каждом основном приёме).
- По назначению врача: динамика печёночных ферментов, метаболических показателей, УЗИ/неинвазивная оценка фиброза.
Частые ошибки, из-за которых прогресс "ломается"
- Поиск "жиросжигателя для печени" вместо исправления сладких напитков, перекусов и гиподинамии.
- Резкий старт: сразу ежедневные тренировки и сильное урезание еды, затем срыв и откат.
- Компенсация: "потренировался - можно фастфуд", из-за чего дефицит исчезает.
- Недооценка жидких калорий: кофе-напитки, соки, "полезные" смузи, алкоголь.
- Слишком мало белка: голод, вечерние переедания, слабая переносимость дефицита.
- Отсутствие плана покупок и заготовок: в итоге побеждает самая доступная еда.
- Игнорирование сна и стресса: растёт аппетит, ухудшается контроль сахара, падает мотивация к движению.
- Самоназначение БАДов и препаратов без диагноза и контроля анализов.
- Отказ от повторной оценки: нет контрольных точек с врачом, пропускаются осложнения.
Когда образ жизни недостаточен: показания к фармакотерапии и направлению к специалисту
Запрос "лечение НАЖБП препараты купить" понятен, но в реальной практике лекарства подбирают под риск, сопутствующие болезни и стадию поражения печени. Уместны следующие альтернативы и усиления стратегии:
-
Ведение у гастроэнтеролога/гепатолога при подозрении на фиброз или стеатогепатит.
Если ферменты печени стойко повышены, есть признаки прогрессирования или сомнения в диагнозе, нужна уточняющая диагностика и план наблюдения. -
Медикаментозная коррекция метаболических факторов риска (по назначению врача).
При диабете, дислипидемии, ожирении врач может назначить терапию, которая улучшает метаболический профиль и косвенно влияет на НАЖБП. -
Структурированная программа снижения веса с командой.
Если самостоятельные попытки не удерживаются, помогает связка: врач + диетолог с медподготовкой + физиотерапевт/тренер ЛФК (особенно при болях и ограничениях). -
Психотерапевтическая поддержка при перееданиях, тревоге, нарушениях сна.
Когда питание "ломается" об стресс и импульсивность, работа с причинами часто эффективнее, чем смена очередной диеты.
Короткие ответы на типичные клинические дилеммы
Можно ли вылечить НАЖБП только таблетками, без изменений питания?
Обычно нет: без коррекции рациона и активности основная причина накопления жира сохраняется. Препараты (если они показаны) работают как усиление, а не замена образа жизни.
Если УЗИ показало стеатоз, но ничего не болит - нужно ли лечиться?
Да, потому что НАЖБП часто протекает бессимптомно. Логично подтвердить диагноз, оценить риски и начать план изменений до осложнений.
Какие анализы сдавать при подозрении на жировой гепатоз печени?
Минимально обсуждают с врачом печёночные ферменты и билирубин, общий анализ крови, глюкозу/HbA1c и липиды; часто добавляют УЗИ. Перечень расширяют, чтобы исключить другие причины поражения печени.
Нужна ли строгая "диета при жировом гепатозе печени меню" без жиров и углеводов?
Строгость обычно ухудшает соблюдение и повышает риск срывов. Практичнее убрать сладкие напитки и ультрапереработанные продукты, нормализовать порции и собрать тарелку с белком, овощами и цельными продуктами.
Что эффективнее: "как убрать жир в печени питание и упражнения" или только ходьба?
Лучше сочетание: питание создаёт дефицит энергии, упражнения улучшают чувствительность к инсулину и помогают удерживать результат. Ходьба - отличная база, но силовые 2 раза в неделю часто добавляют устойчивости.
Можно ли пить алкоголь "по праздникам", если диагноз НАЖБП уже есть?
Безопасный уровень индивидуален и зависит от состояния печени и сопутствующих факторов, поэтому решение - с врачом. На практике любая регулярность алкоголя часто тормозит прогресс и усложняет контроль калорий.
Стоит ли искать "лечение НАЖБП препараты купить" в интернете?
Нет: самоназначение опасно и может навредить печени или взаимодействовать с вашими лекарствами. Правильнее сначала уточнить стадию заболевания и получить назначение под вашу клиническую ситуацию.